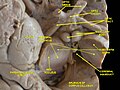
Anatomic peculiarities of the optic nerve disc
Kasyumova M.S.
Kasyumova M.S.
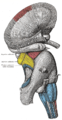
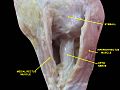
Optic nerve disc on it’s tissue architecture belongs to amyelinic nerve structures and is conditionally divided into 3 parts: surface lamina, prelaminar and laminar parts. Surface lamina is blood supplied from central retinal arteria. Prelaminar part – at the expence of capillars of peripapilar chorioidal network. Laminar and retrolaminar parts of the disc are blood supplied from branches of Cinn–Galer circle with branches of peripapilar chorioidal vessels and partly from branches of posterior short ciliar vessels. There is a big variability in the embranchment of posterior short ciliar vessels both in their quantity and in topography of entering the posterior pole of the eye. Blood outflow is carried out by central retinal vein and to the peripapilar chorioidal veins which carry the blood to the venae varticosae. Ultrastructure of disc vessels’ walls turned out to be similar to these of retinal and central nerve system capillars.
Сосудистая патология зрительного нерва (ЗН) и на сегодняшний день остается одной из наименее изученных проблем офтальмологии в связи со сложностью его структурно–функционального строения [1].
Клинико–морфологические, электрофизиологические исследования значительно расширили наши представления об анатомии диска зрительного нерва (ДЗН), но благодаря современным неинвазивным диагностическим технологиям стали возможными изучение более тонких структур и прижизненная оценка изменений в них на более высоком уровне [8,9]. Однако в связи с этим стали появляться новые данные, не согласующиеся с прежними представлениями. В этой статье предпринята попытка создания целостной картины строения ДЗН с учетом современных изысканий.
Диском зрительного нерва называют интраокулярную часть зрительного нерва, который образуется аксонами оптикоганглионарных невроцитов [2,3]. Поскольку слой нервных волокон и вся сетчатка по мере приближения к нему утолщаются, это место несколько выступает внутрь глаза в виде сосочка [7]. Общее количество аксонов ганглиозных клеток в ЗН от 564 776 до 1 200 000 [10], но с возрастом оно уменьшается. Топография их отличается строгой закономерностью. От макулярной области сетчатки в средне–височную часть ДЗН идет короткий, но плотный пучок аксонов, который оттесняет дуговые волокна, исходящие от верхне– и нижневисочных квадрантов сетчатки, в соответствующие его сегменты [7]. При этом в самом центре папилло–макулярного пучка два аксона несут информацию от одной колбочки, расположенной в фовеольной зоне 2°. В периферических участках ЗН каждый аксон несет информацию от значительно большего количества фоторецепторов. На периферии сетчатки соотношение фоторецепторов и ганглиозных клеток составляет 1000:1 [7,10]. Радиальные волокна, отходящие от верхне–и нижненосовых квадрантов сетчатки, занимают в ДЗН сегменты той же пространственной ориентации. Затем собранные в нем волокна делают дугообразный загиб (на 90°) и в виде обособленных пучков формируют начальную часть ЗН.
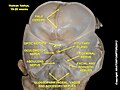
По данным ряда авторов [1,2,3,5,6,7,11], ДЗН имеет длину около 1 мм, диаметр 1,75–2,0 мм, площадь – 2–3 мм. Он локализуется медиальнее заднего полюса глаза на 2,5–4 мм и на 0,5–1 мм книзу от него [2,7], или на 15° кнутри и на 3° кверху от заднего полюса глаза [3,5]. Соответственно проекции ДЗН в пространство, в височной половине поля зрения каждого глаза имеется слепое пятно (физиологическая скотома).
Более точную характеристику биометрических показателей ДЗН получили при использовании трехмерной оптической томографии и ультразвукового сканирования [9]. При УЗ–сканировании ширина продольного УЗ–сечения внутриглазной части ДЗН составляет 1,85±0,05 мм; ширина ретробульбарной части ЗН в 5 мм от ДЗН – 3,45±0,15 мм; на расстоянии в 20 мм – 5,0±0,25 мм. По данным трехмерной оптической томографии горизонтальный диаметр ДЗН – 1,826±0,03 мм; вертикальный диаметр – 1,772±0,04 мм; площадь ДЗН – 2,522±0,06 мм2; площадь экскавации – 0,727±0,05 мм2; площадь ободочной рамки – 1,801±0,03 мм2; глубина экскавации – 0,531±0,05 мм; высота – 0,662±0,08 мм; объем экскавации – 0,622±0,06 мм3.
Область ДЗН условно делится на 4 зоны: 1 – непосредственно диск (диаметр – 1,5 мм); 2 – юкстапапиллярная (диаметр около 1,7 мм); 3 – парапапиллярная (диаметр – 2,1 мм); 4 – перипапиллярная (диаметр – 3,1 мм) [5].
Внешний вид ДЗН и размер его физиологической экскавации зависят от размера склерального канала и угла, под которым этот канал расположен по отношению к глазу. Четкость границ ДЗН определяется углом входа ЗН в склеру. Если ЗН входит в склеру под острым углом, то пигментный эпителий сетчатки оканчивается впереди края канала, образуя полукольцо хориоидеи и склеры. Если угол превышает 90°, то один край диска кажется крутым, а противоположный – пологим. Если сосудистая оболочка отстоит от края ЗН, он окружен склеральным полукольцом. Иногда край диска имеет черную окантовку из–за скопления меланина [3].
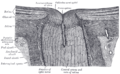
По данным некоторых авторов [2,6,7,11], по тканевой структуре ДЗН относится к так называемым безмякотным нервным волокнам. В нем отсутствуют олигодендроглия и микроглия. Зато ДЗН богато снабжен сосудами и опорными элементами. Нейроглия ДЗН состоит из астроцитов, обладающих длинными отростками, которые окружают все пучки нервных волокон и, проникая в них, сопровождают каждое волоконце. Они принимают также участие в формировании решетчатой опорной структуры ДЗН и отделяют его от соседних тканей. Граница между безмякотной и мякотной частями ЗН совпадает с наружной поверхностью решетчатой пластинки, т.е. находится еще внутри глаза [4,5].
Части ДЗН
Разные авторы [1,2,4,6,7,11] по–разному называют части безмякотного отдела ЗН, но, в сущности, они соответствуют друг другу и отражают особенности ангиоархитектоники зрительного нерва. ДЗН делится на 3 части, и сюда же можно отнести и 4–ую часть зрительного нерва, находящуюся непосредственно за решетчатой пластинкой.
1. Поверхностная пластинка ДЗН (его ретинальная часть), представляющая из себя слой поверхностных нервных волокон в виде кольца. Височная половина ниже носовой, поскольку в ней тоньше слой нервных волокон. Височные волокна образуют в середине ДЗН углубление либо в виде воронки (именуется сосудистой), либо в форме котла (физиологическая экскавация). Здесь проходят сосуды сетчатки, которые покрыты тонким чехлом из глии, образующие на дне физиологической экскавации соединительнотканный тяж. От стекловидного тела поверхностная часть ДЗН отделена несплошной глиальной мембраной [7,11].
2. Хориоидальная или преламинарная часть ДЗН. Она находится на уровне собственно сосудистой оболочки и состоит из упомянутых выше пучков нервных волокон, покрытых астроглиальной тканью с поперечными ответвлениями. Они образуют решетчатую структуру. Базальная пластинка хориоидеи имеет в этом месте округлой формы отверстие, которое каналом соединено с решетчатой пластинкой склеры. Длина этого хориосклерального канала 0,5 мм, диаметр внутреннего отверстия около 1,5 мм, наружного – несколько больше. Этот слой ДЗН снабжен густой сетью капилляров. А.П. Нестеров приводит несколько типов хориосклерального канала ДЗН: расширяющийся или суживающийся кзади; расширяющийся или суживающийся в средней части; цилиндрический и косой. Эти особенности могут объяснить некоторые вопросы патогенеза развития сосудистых нарушений в ДЗН [6,7].
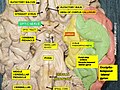
3. Склеральная или ламинарная часть ДЗН. Она представлена волокнами, заключенными в канальцы решетчатой пластинки. Решетчатая пластинка делится на переднюю (хориоидальную) и заднюю (склеральную) части. В решетчатой пластинке имеется сеть соединительнотканных (коллагеновых) перекладин – трабекул, образующих при пересечении септы полигональной формы, через которые проходят пучки нервных волокон. Общее число пучков достигает 400. Средняя толщина трабекул в склеральной части решетчатой пластинки около 17 мкм. В каждой трабекуле заключен капилляр диаметром 5–10 мкм. Источником происхождения этих капилляров в хориоидальной части трабекул являются терминальные артериолы, отходящие от перипапиллярной хориоидеи или от круга Цинна–Галлера. Трабекулы задней части решетчатой пластинки содержат капилляры, происходящие из круга Цинна–Галлера. Центральная артерия сетчатки в кровоснабжении решетчатой пластинки не участвует [4,11,12].
4. Постламинарная часть ЗН (ретроламинарная) представляет собой часть ЗН примыкающую к решетчатой пластинке. Она в 2 раза толще ДЗН и диаметр ее составляет 3–4 мм [1,12].
Кровоснабжение ДЗН
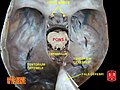
Кровоснабжение ДЗН описано в работах многих авторов [1,2,4,6,7,9,11,12] и обобщенно может быть представлено следующим образом. Поверхностный слой нервных волокон ДЗН получает питание частично из центральной артерии сетчатки (ЦАС) или, точнее, из ветвей артериол сетчатки, проходящих в перипапиллярной области. Темпоральный сектор этого слоя снабжается веточками из хориоидальных сосудов.
Преламинарная часть снабжается кровью из капилляров перипапиллярных хориоидальных сосудов. Хотя эти сосуды не относятся к сосудам концевого типа, анастомозы между ними недостаточные и кровоснабжение носит сегментарный характер. Капилляры проходят в указанных выше глиальных перегородках, содержащих астроциты и окружающих пучки нервных волокон. Наиболее значительно кровоснабжается зона папилломакулярного пучка. Считается, что здесь принимают участие также веточки задних циллиарных артерий, идущих от решетчатой пластинки [4,11,12].
Ламинарная часть ДЗН получает питание из терминальных артериол перипапиллярной хориоидеи или от круга Цинна–Галлера. Необходимо отметить отсутствие достаточной информации в литературе об анатомо–функциональных особенностях этой сосудистой сети. При невыраженности или отсутствии данного круга питание задней части решетчатой пластинки происходит из системы задних коротких цилиарных артерий (ЗКЦА).
Ретроламинарная часть ДЗН получает кровь в основном из ветвей сосудистого сплетения мягкой мозговой оболочки. Это сплетение образовано возвратными артериальными ветвями перипапиллярной хориоидеи, артериолами круга Цинна–Галлера и ветвями ЗКЦА. Необходимо отметить, что возвратные ветви начинаются внутри глазного яблока и, следовательно, подвержены действию внутриглазного давления.
Таким образом, основным источником кровоснабжения переднего отдела зрительного нерва является система задних коротких циллиарных артерий. ЗКЦА при различных вариантах ветвления в количестве от 3 до 8 подходят к глазному яблоку вокруг ДЗН (иногда почти вплотную). Некоторые авторы [11], основываясь на результатах многолетних исследований, утверждают, что задние циллиарные артерии могут отходить от глазничной артерии в количестве от 1 до 5, а затем, ветвясь, давать до 20 веточек задних коротких циллиарных артерий. Эти артерии можно разделить на 2 группы: параоптическую и дистальную. Первая входит у ДЗН, вторая – между задними длинными циллиарными и параоптическими артериями. Имеются сведения о наличии анастомозов между циллиарными артериями и ЦАС. Если в дальнейшем подтвердится наличие этих анастомозов, то это существенно повлияет на картину патогенеза ишемических нейропатий. При этом можно будет исследовать существование порочного круга или «системы обкрадывания», возникающей при острой гипотензии. Совместное отхождение циллиарных артерий и ЦАС обеспечивает равные условия гемодинамики в исходном пункте. В циллиарных артериях скорость кровотока и диастолическая его часть выше, чем в ретинальных артериях, что говорит о более низком сопротивлении сосудистого ложа, чем ретинального. В зависимости от входа этих артерий разделяют верхнюю, среднюю и нижнюю группы параоптических ЗКЦА. Однако необходимо оценивать кровообращение в головке зрительного нерва с учетом высокой индивидуальной вариабельности, так как имеется значительная вариабельность в ветвлении ЗКЦА как по их количеству, так и по топографии вхождения в задний полюс глаза [8,9,11]. Но это не дает объяснения феномену двустороннего поражения при передних ишемических нейропатиях.
Весь отток крови из переднего отдела зрительного нерва осуществляется главным образом через центральную вену сетчатки. Из преламинарной части отток частично происходит в перипапиллярные хориоидальные вены, несущие кровь в вортикозные вены. Этот путь венозного оттока может иметь некоторое значение в случаях окклюзии центральной вены сетчатки позади решетчатой пластинки [4]. Еще одним путем оттока, но не крови, а ликвора является глазнично–лицевой ликворолимфатический путь из межвлагалищного пространства зрительного нерва в подчелюстные лимфатические узлы [2].
Применение ФАГД позволило выделить два сосудистых сплетения в диске зрительного нерва – поверхностное и глубокое. Поверхностное – образовано ретинальными сосудами, отходящими от ЦАС. Глубокое – снабжает кровью ДЗН и образовано капиллярами, происходящими из хориоидальных сосудов системы ЗКЦА [4]. Капиллярная сеть на периферии ДЗН более скудная. В сосудах зрительного нерва отмечается ауторегуляция кровотока [1]. По данным некоторых авторов [4], поверхностное сплетение ДЗН не участвует в его кровоснабжении. Однако известно множество случаев одновременного побледнения ДЗН при окклюзии центральной артерии сетчатки и, наоборот, при тотальной передней ишемической нейропатии – появления симптома «вишневой косточки» в макулярной области.
В ретробульбарной части зрительного нерва выявляются все звенья микроциркуляторного русла: артериолы, прекапилляры, капилляры, посткапилляры и венулы. Обращает на себя внимание извитость артериол, преобладание венозного компонента и наличие множества венуло–венулярных анастомозов. Встречаются также артерио–венулярные шунты. Капилляры образуют преимущественно сетевые конструкции [1].
Ультраструктура стенок капилляров ДЗН оказалась сходной с капиллярами сетчатки и центральной нервной системы [1,4,6]. В отличие от хориокапилляров они непроницаемы и имеют одиночный слой эндотелиальных клеток без фенестров [4]. Между слоями основной мембраны в прекапиллярных, капиллярных и посткапиллярных сосудах распределены интрамуральные перициты. Эти клетки имеют темное ядро и цитоплазматические отростки. Возможно, они происходят из зародышевой сосудистой мезенхимы и являются продолжением мышечных клеток артериол. Существует мнение, что они ингибируют неоваскулогенез и имеют свойства гладкомышечных клеток, способных к сокращению [5]. По–видимому, при нарушении иннервации сосудов происходит их распад, что вызывает дегенеративные процессы в стенке сосудов, их запустевание и облитерацию. Однако вопросы о роли перицитов и строения стенки сосудов ДЗН требуют дальнейшего разрешения.
Заключение
Нам кажется, что для изучения патогенеза любого процесса в ДЗН необходимо учитывать следующие его анатомические особенности:
1. Особое строение решетчатой пластинки.
2. Индивидуальные особенности прохождения ЦАС через ДЗН и наличие анастомозов ее.
3. Распределение задних коротких циллиарных артерий, их количество и анастомозы по отношению к межневральным септам.
4. Особенности строения круга Галлера–Цинна
5. Изменения стенок сосудов, наличие восходящего облитерирующего процесса или изменение качественного состава крови и др.
Таким образом, анатомическое строение диска зрительного нерва, его кровоснабжение имеют очень сложную структуру и индивидуальную вариабельность. Несмотря на большое количество трудов в этой области, до сих пор остаются нерешенными некоторые вопросы морфологии, физиологии и гистологии зрительного нерва с точки зрения развития в нем сосудистых нарушений.
Литература
1. Антонова А.И. Острые сосудистые оптические нейропатии, обусловленные атеросклерозом (Особенности патогенеза, клинического течения и лечения) // Автореф. Дис… .докт. мед. наук. – Донецк., 1987. – 407 с. С. 18–20.
2. Каган И.И., Канюков В.Н. Клиническая анатомия органа зрения. – С.–П. Эскулап, 1999. – 190 с. С.105–108
3. Кацнельсон Л.А., Лысенко B.C., Балишанская Т.И. Клинический атлас патологии глазного дна. М.: Гэотар медицина. – 1998. – 152 с. С.22–23.
4. Кацнельсон Л.А., Форофонова Т.И., Бунин А.Я. Сосудистые заболевания глаз. – М.: Медицина, 1990.– 270 с, С. 13–15.
5. Кацнельсон Л.А, Танковский В.Э. Тромбозы вен сетчатки (клинико–организационное исследование). М. – 2000. – С. 16.
6. Нестеров А.П. Первичная глаукома. – М.: Медицина, 1982. –288с.
7. Сомов Е.Е. Клиническая анатомия органа зрения человека. С.–П.: 1997.–С. 61–66.
8. Харлап С.И. Анатомо–диагностические параллели состояния сосудов глаза и орбитального пространства по результатам цветового допплеровского картирования.// Вестн. Офтальмологии. – 2000. – є1. – С.45 – 48.
9. Харлап С.И., Лихникевич Е.Н., Першин К.Б., Пашинова Н.Ф., Ширшиков Ю.К. Топография и ангиоархитектоника зрительного нерва по данным ультразвуковых методов исследования и трехмерного оптического анализа.// Вестн. Офтальмологии. – 2001.–є1.–С.15–19.
10. Шамшинова А.М., Волков В.В. Функциональные методы исследования в офтальмологии. – М.: Медицина, 1999. – С.12.
11. Hayreh S. Structure and blood supply of the optic nerve // Glaucome: conception disease / Ed. K. Heilman, U. Richardson. – Philadelphia, 1978, p. 78–96.
12. lsayama Y., Hiramatsu K., Asakwa S. Et al/ Posterior ischemic optic neuropathy. 1. Blood supply of the optic nerve // Ophthalmologica (Basel). – 1983. – Vol. 186. – P. 194–203.
From Wikipedia, the free encyclopedia
| Optic nerve | |
|---|---|

The left optic nerve and the optic tracts. |
|
| Details | |
| Innervates | Vision |
| Identifiers | |
| Latin | nervus opticus |
| MeSH | D009900 |
| NeuroNames | 289 |
| TA98 | A14.2.01.006 A15.2.04.024 |
| TA2 | 6183 |
| FMA | 50863 |
| Anatomical terms of neuroanatomy
[edit on Wikidata] |
In neuroanatomy, the optic nerve, also known as the second cranial nerve, cranial nerve II, or simply CN II, is a paired cranial nerve that transmits visual information from the retina to the brain. In humans, the optic nerve is derived from optic stalks during the seventh week of development and is composed of retinal ganglion cell axons and glial cells; it extends from the optic disc to the optic chiasma and continues as the optic tract to the lateral geniculate nucleus, pretectal nuclei, and superior colliculus.[1][2]
Structure[edit]
The optic nerve has been classified as the second of twelve paired cranial nerves, but it is technically a myelinated tract of the central nervous system, rather than a classical nerve of the peripheral nervous system because it is derived from an out-pouching of the diencephalon (optic stalks) during embryonic development. As a consequence, the fibers of the optic nerve are covered with myelin produced by oligodendrocytes, rather than Schwann cells of the peripheral nervous system, and are encased within the meninges.[3] Peripheral neuropathies like Guillain–Barré syndrome do not affect the optic nerve. However, most typically, the optic nerve is grouped with the other eleven cranial nerves and is considered to be part of the peripheral nervous system.
The optic nerve is ensheathed in all three meningeal layers (dura, arachnoid, and pia mater) rather than the epineurium, perineurium, and endoneurium found in peripheral nerves. Fiber tracts of the mammalian central nervous system have only limited regenerative capabilities compared to the peripheral nervous system.[4] Therefore, in most mammals, optic nerve damage results in irreversible blindness. The fibers from the retina run along the optic nerve to nine primary visual nuclei in the brain, from which a major relay inputs into the primary visual cortex.
A fundus photograph showing the back of the retina. The white circle is the beginning of the optical nerve.
The optic nerve is composed of retinal ganglion cell axons and glia. Each human optic nerve contains between 770,000 and 1.7 million nerve fibers,[5] which are axons of the retinal ganglion cells of one retina. In the fovea, which has high acuity, these ganglion cells connect to as few as 5 photoreceptor cells; in other areas of the retina, they connect to thousands of photoreceptors.
The optic nerve leaves the orbit (eye socket) via the optic canal, running postero-medially towards the optic chiasm, where there is a partial decussation (crossing) of fibers from the temporal visual fields (the nasal hemi-retina) of both eyes. The proportion of decussating fibers varies between species, and is correlated with the degree of binocular vision enjoyed by a species.[6] Most of the axons of the optic nerve terminate in the lateral geniculate nucleus from where information is relayed to the visual cortex, while other axons terminate in the pretectal area[7] and are involved in reflexive eye movements. Other axons terminate in the suprachiasmatic nucleus and are involved in regulating the sleep-wake cycle. Its diameter increases from about 1.6 mm within the eye to 3.5 mm in the orbit to 4.5 mm within the cranial space. The optic nerve component lengths are 1 mm in the globe, 24 mm in the orbit, 9 mm in the optic canal, and 16 mm in the cranial space before joining the optic chiasm. There, partial decussation occurs, and about 53% of the fibers cross to form the optic tracts. Most of these fibers terminate in the lateral geniculate body.[1]
Based on this anatomy, the optic nerve may be divided in the four parts as indicated in the image at the top of this section (this view is from above as if you were looking into the orbit after the top of the skull had been removed): 1. the optic head (which is where it begins in the eyeball (globe) with fibers from the retina); 2. orbital part (which is the part within the orbit); 3. intracanicular part (which is the part within a bony canal known as the optic canal); and, 4. cranial part (the part within the cranial cavity, which ends at the optic chiasm).[2]
From the lateral geniculate body, fibers of the optic radiation pass to the visual cortex in the occipital lobe of the brain. In more specific terms, fibers carrying information from the contralateral superior visual field traverse Meyer’s loop to terminate in the lingual gyrus below the calcarine fissure in the occipital lobe, and fibers carrying information from the contralateral inferior visual field terminate more superiorly, to the cuneus.[8]
Function[edit]
The optic nerve transmits all visual information including brightness perception, color perception and contrast (visual acuity). It also conducts the visual impulses that are responsible for two important neurological reflexes: the light reflex and the accommodation reflex. The light reflex refers to the constriction of both pupils that occurs when light is shone into either eye. The accommodation reflex refers to the swelling of the lens of the eye that occurs when one looks at a near object (for example: when reading, the lens adjusts to near vision).[1]
The eye’s blind spot is a result of the absence of photoreceptors in the area of the retina where the optic nerve leaves the eye.[1]
Clinical significance[edit]
Disease[edit]
Damage to the optic nerve typically causes permanent and potentially severe loss of vision, as well as an abnormal pupillary reflex, which is important for the diagnosis of nerve damage.
The type of visual field loss will depend on which portions of the optic nerve were damaged. In general, the location of the damage in relation to the optic chiasm (see diagram above) will affect the areas of vision loss. Damage to the optic nerve that is anterior, or in front of the optic chiasm (toward the face) causes loss of vision in the eye on the same side as the damage. Damage at the optic chiasm itself typically causes loss of vision laterally in both visual fields or bitemporal hemianopsia (see image to the right). Such damage may occur with large pituitary tumors, such as pituitary adenoma. Finally, damage to the optic tract, which is posterior to, or behind the chiasm, causes loss of the entire visual field from the side opposite the damage, e.g. if the left optic tract were cut, there would be a loss of vision from the entire right visual field.
Injury to the optic nerve can be the result of congenital or inheritable problems like Leber’s hereditary optic neuropathy, glaucoma, trauma, toxicity, inflammation, ischemia, infection (very rarely), or compression from tumors or aneurysms. By far, the three most common injuries to the optic nerve are from glaucoma; optic neuritis, especially in those younger than 50 years of age; and anterior ischemic optic neuropathy, usually in those older than 50.
Glaucoma is a group of diseases involving loss of retinal ganglion cells causing optic neuropathy in a pattern of peripheral vision loss, initially sparing central vision. Glaucoma is frequently associated with increased intraocular pressure that damages the optic nerve as it exits the eyeball. The trabecular meshwork assists the drainage of aqueous humor fluid. The presence of excess aqueous humor, increases IOP, yielding the diagnosis and symptoms of glaucoma.[9]
Optic neuritis is inflammation of the optic nerve. It is associated with a number of diseases, the most notable one being multiple sclerosis. The patient will likely experience varying vision loss and eye pain. The condition tends to be episodic.
Anterior ischemic optic neuropathy is commonly known as «stroke of the optic nerve» and affects the optic nerve head (where the nerve exits the eyeball). There is usually a sudden loss of blood supply and nutrients to the optic nerve head. Vision loss is typically sudden and most commonly occurs upon waking up in the morning. This condition is most common in diabetic patients 40–70 years old.
Other optic nerve problems are less common. Optic nerve hypoplasia is the underdevelopment of the optic nerve resulting in little to no vision in the affected eye. Tumors, especially those of the pituitary gland, can put pressure on the optic nerve causing various forms of visual loss. Similarly, cerebral aneurysms, a swelling of blood vessel(s), can also affect the nerve. Trauma can cause serious injury to the nerve. Direct optic nerve injury can occur from a penetrating injury to the orbit, but the nerve can also be injured by indirect trauma in which severe head impact or movement stretches or even tears the nerve.[1]
Ophthalmologists and optometrists can detect and diagnose some optic nerve diseases but neuro-ophthalmologists are often best suited to diagnose and treat diseases of the optic nerve. The International Foundation for Optic Nerve Diseases (IFOND) sponsors research and provides information on a variety of optic nerve disorders.
Additional images[edit]
-
MRI scan of human eye showing optic nerve.
-
Superficial dissection of brain-stem. Lateral view.
-
Dissection of brain-stem. Lateral view.
-
Scheme showing central connections of the optic nerves and optic tracts.
-
Nerves of the orbit. Seen from above.
-
Nerves of the orbit, and the ciliary ganglion. Side view.
-
The terminal portion of the optic nerve and its entrance into the eyeball, in horizontal section.
-
Structures of the eye labeled
-
This image shows another labeled view of the structures of the eye
-
Optic nerve.Deep dissection.Inferior view.
-
Optic nerve.Deep dissection.Inferior view.
-
Optic nerve
-
Optic nerve
-
Human brain dura mater (reflections)
-
Optic nerve
-
Optic nerve
-
Optic nerve
-
Cerebrum.Inferior view.Deep dissection
-
Cerebral peduncle, optic chasm, cerebral aqueduct. Inferior view. Deep dissection.
See also[edit]
- Cranial nerve
References[edit]
- ^ a b c d e Vilensky, Joel; Robertson, Wendy; Suarez-Quian, Carlos (2015). The Clinical Anatomy of the Cranial Nerves: The Nerves of «On Olympus Towering Top». Ames, Iowa: Wiley-Blackwell. ISBN 978-1118492017.
- ^ a b Selhorst, John; Chen, Yanjun (February 2009). «The Optic Nerve». Seminars in Neurology. 29 (1): 029–035. doi:10.1055/s-0028-1124020. ISSN 0271-8235. PMID 19214930.
- ^ Smith, Austen M.; Czyz, Craig N. (2021). «Neuroanatomy, Cranial Nerve 2 (Optic)». StatPearls. Treasure Island (FL): StatPearls Publishing. PMID 29939684. Retrieved 14 June 2021.
- ^ Benowitz, Larry; Yin, Yuqin (August 2010). «Optic Nerve Regeneration». Archives of Ophthalmology. 128 (8): 1059–1064. doi:10.1001/archophthalmol.2010.152. ISSN 0003-9950. PMC 3072887. PMID 20697009.
- ^ Jonas, Jost B.; et al. (May 1992). «Human optic nerve fiber count and optic disc size». Investigative Ophthalmology & Visual Science. 33 (6): 2012–8. PMID 1582806.
- ^ Textbook of Veterinary Anatomy, 4th Edition. Dyce, Sack and Wensing
- ^ Belknap, Dianne B.; McCrea, Robert A. (1988-02-01). «Anatomical connections of the prepositus and abducens nuclei in the squirrel monkey». The Journal of Comparative Neurology. 268 (1): 13–28. doi:10.1002/cne.902680103. ISSN 0021-9967. PMID 3346381. S2CID 21565504.
- ^ «Vision». casemed.case.edu. Archived from the original on 2020-01-26. Retrieved 2020-01-23.
- ^ «The Eye’s Drainage System, the Trabecular Meshwork & Glaucoma | BrightFocus Foundation». www.brightfocus.org. Retrieved 2022-01-10.
External links[edit]
- The optic nerve on MRI
- Stained brain slice images which include the «optic%20nerve» at the BrainMaps project
- IFOND
- online case history – Optic nerve analysis with both scanning laser polarimetry with variable corneal compensation (GDx VCC) and confocal scanning laser ophthalmoscopy (HRT II — Heidelberg Retina Tomograph). Also includes actual fundus photos.
- Animations of extraocular cranial nerve and muscle function and damage (University of Liverpool)
- lesson3 at The Anatomy Lesson by Wesley Norman (Georgetown University) (orbit4)
- cranialnerves at The Anatomy Lesson by Wesley Norman (Georgetown University) (II)
Строение и функции
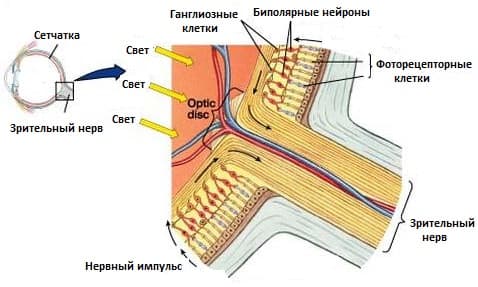
От чувствительных клеток сетчатой оболочки нервные волокна собираются в зрительный нерв у заднего полюса глаза. Общее число нервных волокон, которые образуют зрительный нерв, составляет немногим более 1 млн, и их количество с возрастом постепенно уменьшается. Расположение и ход волокон от разных областей сетчатки строго структурирован. Приближаясь к диску зрительного нерва (ДЗН) количество нервных волокон увеличивается, а потому это место немного возвышается над сетчаткой. После, собравшись в диск, волокна изгибаются, образуя угол в 90˚ и отграничивают внутриглазной отдел зрительного нерва.
Величина диска зрительного нерва в диаметре равна примерно 1,75-2,0 мм и занимает площадь около 2-3 мм. Зона его проекции в поле зрения совпадает с областью слепого пятна. Интересно, сто впервые слепое пятно обнаружил физик Э. Марриотом еще в 1668 году.
Зрительный нерв берет свое начало в диске зрительного нерва, а заканчивается в хиазме. У взрослого человека, его длина составляет 35 — 55 мм. Зрительный нерв изогнут подобно литере S, что создает препятствие его натяжению во время движения глазом. Практически на всем своем протяжении, зрительный нерв, как и головной мозг, имеет три оболочки. Одна из них твердая, другая паутинная и третья — мягкая. Пространства между ними заполнено сложного состава жидкостью.
Топографически зрительный нерв принято делить на четыре участка: внутриглазной, внутриорбитальный, внутриканальцевый, внутричерепной.
Нервы обоих глаз имеют выход в полость черепа, где и соединяются в зоне турецкого седла, формируя хиазму. В зоне хиазмы происходит частичный перекрест их волокон. Перекрещиваются волокна, которые идут от внутренних (носовых) половин сетчатой оболочки, а волокна, идущие от наружных (височных) половин сетчатки не перекрещиваются.
После перекреста зрительными волокнами образуются зрительные тракты. В составе каждого тракта находятся волокна наружной половины сетчатой оболочки соответствующей стороны, а также внутренней половины противоположной.
Видео о строении зрительного нерва
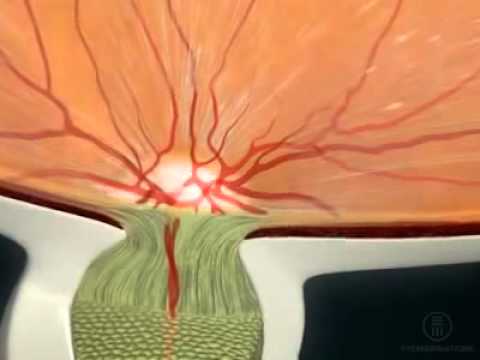
Диагностика патологий зрительного нерва и ДЗН
- Офтальмоскопия ДЗН, оценка его формы, цвета, границ, инспекция сосудов.
- Кампиметрия – определение центральных скотом и размеров слепого пятна в поле зрения.
- Оптическая когерентная томография (ОКТ).
- HRT томография.
Симптомы поражения зрительного нерва
- Нарушение цветовосприятия.
- Изменение поля зрения больного глаза, в случае локализации поражений в обоих глазах выше хиазмы.
- Снижение остроты зрения.
- Повышение порога электрической чувствительности зрительного нерва.
Болезни с поражением зрительного нерва
Перечисленные исследованиях могут выявить врожденные аномалии:
- Аплазия или гипоплазия ДЗН
- Увеличение размеров ДЗН
- Друзы диска
- Ложный неврит
- Колобома диска
- Атрофия ДЗН
Весьма разнообразны и приобретенные патологии:
- Атрофия ДЗН различного генеза.
- Истинный неврит, застойный ДЗН.
- Нарушения сосудистого характера – сужение артерий, расширение вен.
Строение сетчатки глаза — структура и функции
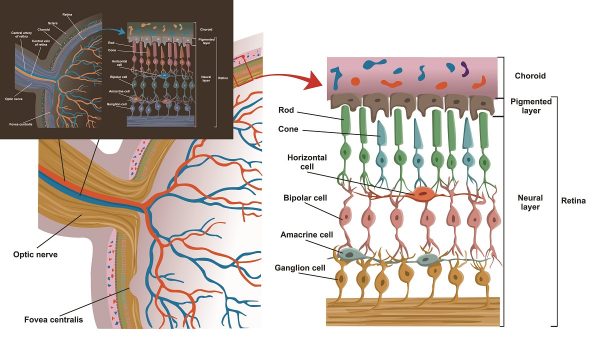
Сетчатка — функциональная единица центральной нервной системы, обеспечивающая преобразование светового сигнала в нервный импульс. Строение сетчатки представляет собой многослойную ткань. Которая состоит из шести типов нейрональных клеток (два типа фоторецепторов: колбочки и палочки; горизонтальные, биполярные, амакриновые и ганглиозные клетки). А также, трех типов глиальных (мюллеровы, глиальные, астроциты и микроглиальные). Наличие внутреннего и внешнего гемато-ретинальных барьеров и внутриретинальных соединений обусловливает тонкость регуляции обменов с кровообращением и внутри самой сетчатки. Центральная зона (макула) узкоспециализированная зона обеспечения остроты зрения, имеет специфические анатомические особенности.
Общая анатомия
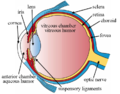
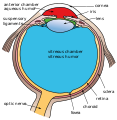
Сетчатка выстилает заднюю часть глаза. Это тонкая прозрачная оболочка. Толщиной менее 500 мкм. Она выявляет васкуляризацию пигментов и васкуляризацию сосудистой оболочки, лежащую в основе розово-оранжевого цвета глазного дна. Головка зрительного нерва видна макроскопически в виде розоватого диска. Вокруг которого выходят ретинальные артерии и вены, называемые зрительным сосочком.
Макула представляет собой область задней части, центр которой аваскулярен. Ее можно различить при осмотре глазного дна по оранжевой окраске из-за присутствия пигментов ксантофилла. Расположена височно по отношению к диску зрительного нерва. Ямка в центре макулы, состоящая только из колбочек, обеспечивает остроту зрения. Простирается от зубчатой мышцы спереди до зрительного нерва на заднем полюсе глазного яблока.
Плоская часть является областью, в которую вводятся инструменты для витреоретинальной хирургии. В это место выполняются интравитреальные инъекции. Поперечный диаметр взрослого эмметропического глаза составляет около 22 мм. Она покрывает примерно 15-16 мм внутреннего диаметра глаза и 72 % поверхности глазной сферы. Склера, белая оболочка, обеспечивающая жесткость глазного яблока, имеет толщину менее миллиметра.
Васкуляризация сетчатки: сосуды и сосудистой оболочки
Сетчатка васкуляризируется двумя различными сосудистыми системами, не имеющими анатомических связей в физиологических условиях: ретинальной капиллярной сетью, обеспечивающей непосредственную неоваскуляризацию слоев, и хориоидальной сетью, обеспечивающей васкуляризацию косвенно, так как в наружной части нет капилляров. Центральная артерия отходит главным образом от внутренней сонной артерии, следует внутриневрально и выходит на диск зрительного нерва, где делится на четыре конечные ветви: височную и носовую, верхнюю и нижнюю. Конечные артерии делятся на коллатеральные артерии, которые различаются на терминальные артерии, что также имеют коллатерали. И так далее дихотомически, пока не сформируется решетчатая сеть, покрывающая каждую из артерий, квадрант внутренней сетчатки. Капилляры отходят от этих коллатеральных сосудов и организованы в поверхностные, промежуточные и глубокие сплетения.
Артерии и вены
Артерии и вены располагаются в волоконно-оптическом слое. Капилляры имеют диаметр 5-6 мкм и образованы эндотелиальными с плотным соединением, расположенными на толстой базальной мембране. Их окружают перициты и микроглии. Типы глиальных различаются в поверхностных и глубоких сосудистых сплетениях: в то время как в поверхностных и промежуточных сосудистых сплетениях глио-нейроваскулярная связь опосредована астроцитами и мюллеровскими глиальными, в глубоком сплетении отсутствуют периваскулярные астроциты и только мюллеровские глиальные могут обеспечивать, в частности, через калиевые каналы. Таким образом, в случае отказа мюллеровских глиальных глубокая капиллярная сеть более чувствительна к потере регуляции в ответ на активность фоторецепторов.
Хориоидальная сосудистая система доставляет питательные вещества и кислород к наружной сетчатке и, в частности, к фоторецепторам опосредованно, так как наружная не имеет питающей капиллярной сети. Хориоидальная сосудистая сеть происходит от ветвей глазной артерии, которая сама является ветвью внутренней сонной артерии. Сосудистая оболочка представляет собой ткань толщиной от 300 до 500 мкм у человека, ограниченную мембраной Бруха спереди и спаянную со склерой сзади.
Она состоит из пигментированных (меланоцитов), тучных клеток, микроглии и сосудов. Хориоидальный кровоток является одним из важнейших в организме. Сосуды хориокапилляров, организованные в функциональные дольки, орошаемые независимыми артериолами, образованы слоем эндотелиальных с плотными соединениями, содержащими большие диафрагмальные фенестрации (от 60 до 90 нм), открытие которых зависит от роста эндотелия сосудов, таким образом регулируя прохождение белков и макромолекул. Этот белковый градиент между сетчаткой и сосудистой оболочкой необходим для прикрепления и для состояния прозрачности, необходимого для передачи фотонов. Сосудистая оболочка богато иннервирована парасимпатическими, симпатическими и тройничными чувствительными нервными волокнами, которые регулируют хориоидальный кровоток.
Микроскопическая анатомия
Классически существует десять слоев сетчатки:
- слой клеток пигментного эпителия;
- наружный и внутренний сегменты фоторецепторов;
- наружная пограничная мембрана, место соединения мюллеровских с сегментами фоторецепторов и фоторецепторов между ними системами адгезионных и плотных контактов;
- фоторецепторных ядер или наружный ядерный;
- наружный плексиформный, образованный синапсами между биполярными клетками и фоторецепторами и с горизонтальными. Последние модулируют нервное сообщение, передаваемое по прямому пути;
- внутренний ядерный, представляющий собой слой ядер горизонтальных, биполярных, амакриновых и клеток Мюллера. Наружная часть содержит тела горизонтальных клеток, центральная часть — ядра биполярных и Мюллера, а самая внутренняя часть — амакриновые;
- плексиформный (зернистый), состоящий из дендритов ганглиозных и аксонов биполярных клеток;
- ганглиозных клеток;
- нервных волокон. Состоящий из аксонов ганглиозных, окруженных глиальными отростками, образующими зрительный нерв, связанный с головным мозгом;
- внутренняя пограничная мембрана, представляющая собой мембранное расширение, состоящее из ножек мюллеровских и их базальной мембраны.
Пигментный эпителий
Монослой пигментного эпителия (ПЭС) является основным компонентом не только из-за его физических и функциональных свойств в качестве внешнего гематоретинального барьера и его оптических свойств, но особенно из-за его многочисленных метаболических активностей. Представляет собой прилегающий эпителий с плотным соединением, сильно поляризованный, содержащий множество ионных и водных каналов на его базолатеральной и апикальной поверхностях, обеспечивающий избирательный транспорт между нейросетчаткой и хориоидальной сосудистой сетью. Необходим для зрения из-за его метаболической активности в ретиноидном цикле, а также из-за фагоцитоза и рециркуляции «использованных» внешних сегментов фоторецепторов. Содержит пигменты, образованные в основном из зерен меланина и липофуксина. Эти зерна особенно реагируют на фотоны с короткими длинами волн, которые вызывают выработку активных форм кислорода, способных вызвать окислительный стресс.
Фоторецепторы
Фоторецепторы представляют собой сильно поляризованные нейроны. Внешний сегмент фоторецептора составляет светочувствительную часть. Он образован складками плазматической мембраны, образующими стопку дисков, которые обновляются и фагоцитируются ПЭС. Внутренний сегмент содержит метаболический аппарат и соединен с внешним сегментом соединительными ресничками. Область, в которой расположены митохондрии, можно визуализировать с помощью оптической когерентной томографии. Внешняя пограничная мембрана соответствует соединительным комплексам между фоторецепторами и мюллеровскими. Содержит ядра фоторецепторов. Внешний плексиформный слой соответствует синапсам, установленным между фоторецепторами и биполярными и горизонтальными клетками, которые образуют более толстый слой волокон Генле, в макулярной области (50 мкм), где располагаются Мюллера. Эти различные структуры, образующие внешнюю часть, можно исследовать с помощью оптической когерентной томографии. Они являются маркерами целостности и зрительной функции.
Ганглиозные клетки и волоконно-оптический слой
Ганглиозные представляют собой клетки размером 10–20 мкм. Эти клетки через свои дендриты образуют синапсы с биполярными и амакриновыми во внутреннем плексиформном слое. Аксоны ганглиозных сходятся в сосочке, образуя зрительный нерв. Они образуют переплетенные волокна с отростками из мюллеровых клеток. Волокна конвергируют на уровне зрительного нерва с радиальной ориентацией. За исключением макулярных волокон, которые образуют прямолинейную межпапилломакулярную сеть.
Глиальные клетки
Глия, как и нейрональная глия в центральной нервной системе, играет несколько ролей в гомеостазе нейронов: транспорт питательных веществ, гидроионная регуляция, иммуномодуляция, продукция нейротрофических факторов. В основной физиологической ситуации астроциты и микроглия располагаются во внутренних слоях.
Астроциты располагаются также вокруг сосудов, под внутренней пограничной мембраной, и очень многочисленны у выхода диска зрительного нерва. Ядра Мюллера находятся в средней части внутреннего ядерного слоя, но их цитоплазматические отростки простираются от внутренней пограничной мембраны до сегментов фоторецепторов. Не исключено, что их отростки могут противостоять микроворсинкам пигментного эпителия.
Клетки Мюллера являются основными позвоночных. Они представляют собой анатомическую связь между нейронами и отделами, с которыми они обмениваются молекулами, а именно сосудами, стекловидным телом и субретинальным пространством. Они наделены множеством различных ионных каналов, рецепторов лигандов, трансмембранных транспортных молекул и ферментов. В частности, экспрессируют глутаминсинтетазу, которая превращает интернализованные молекулы глутамата в глутамин. Они отвечают за поддержание гомеостаза внеклеточной среды (ионы, вода, нейротрансмиттеры и рН). Одной из их основных характеристик является высокая проводимость их плазматической мембраны по отношению к калию. Они участвуют в метаболизме глюкозы, обеспечивая нейроны лактатом и пируватом для их окислительного метаболизма, а также в устранении метаболических отходов.
Астроциты бывают двух типов. С одной стороны, клетки вдвое длиннее своей ширины располагаются вдоль волоконно-оптических пучков, без контакта с сосудами. С другой стороны, другая популяция звездчатых астроглиальных пересекает слой оптического волокна и устанавливает неспециализированные контакты с сосудами. В физиологических условиях микроглии располагаются исключительно вокруг сосудов.
Макула человека
Макула человека составляет менее 5% от общей поверхности сетчатки. Это небольшая специализированная область, расположенная в центре зрительной оси. Она обеспечивает фотопическое и цветовое зрение, а также остроту.
В этой области все слои смещаются, оставляя в центре макулы центральную зону. Ямку, образованную исключительно колбочками и определенными мюллеровскими глиальными, структура и функция которых отличны от других мюллеровских. На крыше ямки мог быть другой тип глиальных, вероятно, астроцитарного типа, функцию которого еще предстоит определить. В этой области находится наибольшая плотность колбочек, которая обеспечивает остроту зрения, цветовое и фотопическое зрение. Макула развивается после рождения. Она достигает своей анатомо-функциональной зрелости примерно к 10-12 годам. Только у приматов и человека имеется одно пятно. Тогда как у других животных его нет, за исключением хищных птиц, у которых их два.
Вывод
Строение сетчатки отражает ее функциональную сложность и исключительную топографическую специализацию. Многие структурные анализы с использованием специальных методов по-прежнему необходимы. С одной стороны, для определения морфологии нормальной сетчатки человека. С другой стороны, для оценки функциональных физиологических изменений. Использование методов визуализации, а также идентификация специфических маркеров различных типов клеток остаются необходимыми для более точного морфологического анализа.
Таким образом, неинвазивные методы визуализации, такие как оптическая когерентная томография в спектральной области (SD-OCT), в сочетании или без ангиографии без красителей (OCT-A) или аналогичная адаптивная оптика, можно получить изображения в поперечных срезах (или «анфас») и даже визуализировать определенные клетки. Эти методы используются в рутинной практике для диагностических целей и принятия терапевтических решений. В настоящее время разрабатываются другие методы визуализации с очень высоким разрешением. Такие как фазово-контрастная микроскопия с транссклеральным освещением, позволит еще точнее исследовать нормальную и патологическую сетчатку.
Наша способность видеть — это большая работа всего зрительного аппарата. Схему функций, задач и всей работы нервных клеток глаза и головного мозга в целом называют зрительным путем.
Зрительный путь — что это?
Зрительный путь — это путь, который проделывают нервные импульсы от фоторецепторов сетчатки (внутренней оболочки глазного яблока) до нервных центров головного мозга.
Основной рецептор глаза — сетчатка, в которой есть палочки и колбочки. Они преобразовывают пучок света в электрические импульсы и передают их нервным клеткам. Нервные импульсы в свою очередь отправляют информацию в центральный отдел в коре головного мозга, где происходит распознавание полученных характеристик и формируется реальное изображение окружающего мира.
То есть зрительный путь — это система работы нервных клеток, которая позволяет человеку видеть.
Строение зрительного пути
Начинается зрительный путь с сетчатки глаза. Именно здесь фоторецепторы — палочки и колбочки — переводят световые сигналы в нервные импульсы. Затем эти нервные импульсы передаются к биполярным клеткам (соединяют одну колбочку или несколько палочек с одной ганглионарной клеткой (нервная клетка (нейрон) сетчатки глаза, способная генерировать нервные импульсы в отличие от других типов нейронов сетчатки)) и нейронам сетчатки.
У нейронов есть длинные отростки — аксоны. Они отвечают за сбор информации со всей поверхности сетчатки. Миллионы аксонов, соединенные вместе, образуют зрительный нерв.
Группы аксонов располагаются в строго определенном порядке. Главный среди этих групп — папилло-макулярный пучок, который передает сигналы от так называемой макулярной зоны сетчатой оболочки глаза.
Далее зрительный нерв входит в череп через зрительный канал. Волокна двух зрительных нервов частично перекрещиваются. Этот перекрест — хаизма — особо важная часть нашего зрения. Так, с этой частью глазного пути связано то, что при поражениях турецкого седла (патологий нервной или эндокринной системы), а также при повреждениях внутренних сонных артерий у человека происходит выпадение частей поля зрения (внутренних и наружных).
Далее пучок нервных волокон (зрительный тракт) обходит ножки мозга — его особые парные структуры — и попадают в заднюю часть зрительного бугра. Ощущение света, которое испытывают в этот момент наш мозг, вызывает рефлекторные реакции, проявляющиеся, например, поворотом головы в сторону резкой вспышки.
В этом же отделе специальные группы клеток формируют зрительную лучистость, которая передает информацию клеткам коры головного мозга, где происходит расшифровка нервных импульсов и создается изображение окружающего мира.
Строение зрительного пути — сложно и многофункционально. Это целый механизм, который работает ежесекундно и буквально мгновенно выполняет все свои задачи, благодаря чему мы и видим предметы вокруг нас.
Симптоматика заболеваний зрительного пути
Под влиянием негативных внутренних или внешних факторов в зрительном пути могут развиваться различные патологии и заболевания. При появлении каких-либо нарушений возникают безболезненные симптомы:
Слепота одного глаза и полное сохранение зрения другого — часто так происходит при нарушениях зрительного нерва с соответствующей стороны
Выпадение определенных частей полей зрения — признак повреждений зрительной лучистости или хиазмы.
Диагностика заболеваний и лечение зрительного пути
Для выявления причин нарушений зрительного пути и постановки правильного диагноза мы используем современные диагностические методики:
Визометрия — проверка зрения с помощью специальных таблиц или автоматических проекторов
Периметрия — обследование, которое определяет поле зрение Пациента и оценивает его остроту.
Как правило, поражение зрительного пути происходит при глаукоме и атрофии зрительного нерва. Но нередко причины патологий заключаются в глубинных нарушениях организма — опухолях головного мозга, травмах головы или энцефалопатии (разрушениях нервных клеток при нарушении кровоснабжения мозга).
Врачи Глазной клиники доктора Беликовой проводят внимательный осмотр каждого Пациента и выявляют не только сами заболевания органов зрения, но и делают все возможное для определения причин, вызвавших ту или иную патологию. Лечение нарушений зрительного пути в каждом конкретном случае подбирается индивидуально и зависит от ряда особенностей организма Пациента.
Зрительный нерв обеспечивает передачу нервных импульсов светового раздражения, идущих от сетчатки к зрительному центру, который расположен в затылочной доле мозга.
Строение и функции
Зрительный нерв состоит из нервных волокон чувствительных клеток сетчатки, которые собираются в пучок у заднего полюса глазного яблока. Общее число таких нервных волокон составляет более миллиона, однако их количество с возрастом уменьшается. Расположение нервных волокон от разных областей сетчатки имеет определенную структуру. Приближаясь к области диска зрительного нерва (ДЗН) толщина слоя нервных волокон увеличивается, и это место немного возвышается над сетчаткой. После собранные в диске зрительного нерва волокна преломляются под углом 90˚ и образуют внутриглазную часть зрительного нерва.
Диаметр диска зрительного нерва составляет 1,75-2,0 мм, он размещается на площади в 2-3 мм. Зона его проекции в поле зрения равна области слепого пятна, открытого еще в 1668 году физиком Э. Марриотом.
Протяженность зрительного нерва продолжается от ДЗН до хиазмы (место перекреста зрительного нерва). Его длина у взрослого человека может составлять 35 — 55 мм. У зрительного нерва имеется S-образный изгиб, препятствующий его натяжению во время движения глазного яблока. Почти на всем протяжении, как и у головного мозга, у зрительного нерва имеется три оболочки: твердая, паутинная и мягкая, пространства между которыми заполнены влагой сложного состава.
Зрительный нерв принято делить топографически на 4 части: внутриглазную, внутриорбитальную, внутриканальцевую и внутричерепную.
Зрительные нервы глаз выходят в черепную полость и образуют хиазму, соединившись в зоне турецкого седла. В области хиазмы происходит частичное перекрещивание волокон зрительного нерва. Перекрещиванию подвергаются волокна, ведущие от внутренних половин сетчатки (носовые). Волокна, ведущие от наружных половин сетчатки (височные), не перекрещиваются.
После перекрещивания зрительные волокна называются зрительными трактами. Каждый тракт составляют волокна наружной половины сетчатки той же стороны, а также внутренней половины противоположной стороны.
Методы исследования зрительного нерва и ДЗН
Диск зрительного нерва можно подробно осмотреть и исследовать следующими методами:
- Офтальмоскопией ДЗН с оценкой цвета, формы, границ, сосудов.
- Кампиметрией, определяющей центральные скотомыв поле зрения, а также размер слепого пятна.
- Оптической когерентной томографией ОКТ.
- HRT.
Заболевания зрительного нерва
Приведенные выше исследования могут выявить следующие врожденные патологии:
- Увеличение размеров ДЗН
- Аплазию и гипоплазию ДЗН
- Колобомудиска
- Друзы диска
- Атрофию ДЗН
- Ложный неврит
Приобретенные нарушения тоже весьма многочисленны:
- Атрофии ДЗН различного происхождения.
- Застойный ДЗН и истинный неврит.
- Сосудистые нарушения – расширение вен, сужение артерий.
Все эти патологические изменения зрительного нерва могут проявляться следующими признаками:
- Сниженная острота зрения.
- Измененное цветовосприятие.
- Нарушения поля зрения пораженного глаза, при локализации очага в обоих глазах выше хиазмы.
- Повышенный порог электрической чувствительности зрительного нерва.
+7 (727) 230 11 11
+7 (727) 317 23 66