Anatomic peculiarities of the optic nerve disc
Kasyumova M.S.
Kasyumova M.S.
Optic nerve disc on it’s tissue architecture belongs to amyelinic nerve structures and is conditionally divided into 3 parts: surface lamina, prelaminar and laminar parts. Surface lamina is blood supplied from central retinal arteria. Prelaminar part – at the expence of capillars of peripapilar chorioidal network. Laminar and retrolaminar parts of the disc are blood supplied from branches of Cinn–Galer circle with branches of peripapilar chorioidal vessels and partly from branches of posterior short ciliar vessels. There is a big variability in the embranchment of posterior short ciliar vessels both in their quantity and in topography of entering the posterior pole of the eye. Blood outflow is carried out by central retinal vein and to the peripapilar chorioidal veins which carry the blood to the venae varticosae. Ultrastructure of disc vessels’ walls turned out to be similar to these of retinal and central nerve system capillars.
Сосудистая патология зрительного нерва (ЗН) и на сегодняшний день остается одной из наименее изученных проблем офтальмологии в связи со сложностью его структурно–функционального строения [1].
Клинико–морфологические, электрофизиологические исследования значительно расширили наши представления об анатомии диска зрительного нерва (ДЗН), но благодаря современным неинвазивным диагностическим технологиям стали возможными изучение более тонких структур и прижизненная оценка изменений в них на более высоком уровне [8,9]. Однако в связи с этим стали появляться новые данные, не согласующиеся с прежними представлениями. В этой статье предпринята попытка создания целостной картины строения ДЗН с учетом современных изысканий.
Диском зрительного нерва называют интраокулярную часть зрительного нерва, который образуется аксонами оптикоганглионарных невроцитов [2,3]. Поскольку слой нервных волокон и вся сетчатка по мере приближения к нему утолщаются, это место несколько выступает внутрь глаза в виде сосочка [7]. Общее количество аксонов ганглиозных клеток в ЗН от 564 776 до 1 200 000 [10], но с возрастом оно уменьшается. Топография их отличается строгой закономерностью. От макулярной области сетчатки в средне–височную часть ДЗН идет короткий, но плотный пучок аксонов, который оттесняет дуговые волокна, исходящие от верхне– и нижневисочных квадрантов сетчатки, в соответствующие его сегменты [7]. При этом в самом центре папилло–макулярного пучка два аксона несут информацию от одной колбочки, расположенной в фовеольной зоне 2°. В периферических участках ЗН каждый аксон несет информацию от значительно большего количества фоторецепторов. На периферии сетчатки соотношение фоторецепторов и ганглиозных клеток составляет 1000:1 [7,10]. Радиальные волокна, отходящие от верхне–и нижненосовых квадрантов сетчатки, занимают в ДЗН сегменты той же пространственной ориентации. Затем собранные в нем волокна делают дугообразный загиб (на 90°) и в виде обособленных пучков формируют начальную часть ЗН.
По данным ряда авторов [1,2,3,5,6,7,11], ДЗН имеет длину около 1 мм, диаметр 1,75–2,0 мм, площадь – 2–3 мм. Он локализуется медиальнее заднего полюса глаза на 2,5–4 мм и на 0,5–1 мм книзу от него [2,7], или на 15° кнутри и на 3° кверху от заднего полюса глаза [3,5]. Соответственно проекции ДЗН в пространство, в височной половине поля зрения каждого глаза имеется слепое пятно (физиологическая скотома).
Более точную характеристику биометрических показателей ДЗН получили при использовании трехмерной оптической томографии и ультразвукового сканирования [9]. При УЗ–сканировании ширина продольного УЗ–сечения внутриглазной части ДЗН составляет 1,85±0,05 мм; ширина ретробульбарной части ЗН в 5 мм от ДЗН – 3,45±0,15 мм; на расстоянии в 20 мм – 5,0±0,25 мм. По данным трехмерной оптической томографии горизонтальный диаметр ДЗН – 1,826±0,03 мм; вертикальный диаметр – 1,772±0,04 мм; площадь ДЗН – 2,522±0,06 мм2; площадь экскавации – 0,727±0,05 мм2; площадь ободочной рамки – 1,801±0,03 мм2; глубина экскавации – 0,531±0,05 мм; высота – 0,662±0,08 мм; объем экскавации – 0,622±0,06 мм3.
Область ДЗН условно делится на 4 зоны: 1 – непосредственно диск (диаметр – 1,5 мм); 2 – юкстапапиллярная (диаметр около 1,7 мм); 3 – парапапиллярная (диаметр – 2,1 мм); 4 – перипапиллярная (диаметр – 3,1 мм) [5].
Внешний вид ДЗН и размер его физиологической экскавации зависят от размера склерального канала и угла, под которым этот канал расположен по отношению к глазу. Четкость границ ДЗН определяется углом входа ЗН в склеру. Если ЗН входит в склеру под острым углом, то пигментный эпителий сетчатки оканчивается впереди края канала, образуя полукольцо хориоидеи и склеры. Если угол превышает 90°, то один край диска кажется крутым, а противоположный – пологим. Если сосудистая оболочка отстоит от края ЗН, он окружен склеральным полукольцом. Иногда край диска имеет черную окантовку из–за скопления меланина [3].
По данным некоторых авторов [2,6,7,11], по тканевой структуре ДЗН относится к так называемым безмякотным нервным волокнам. В нем отсутствуют олигодендроглия и микроглия. Зато ДЗН богато снабжен сосудами и опорными элементами. Нейроглия ДЗН состоит из астроцитов, обладающих длинными отростками, которые окружают все пучки нервных волокон и, проникая в них, сопровождают каждое волоконце. Они принимают также участие в формировании решетчатой опорной структуры ДЗН и отделяют его от соседних тканей. Граница между безмякотной и мякотной частями ЗН совпадает с наружной поверхностью решетчатой пластинки, т.е. находится еще внутри глаза [4,5].
Части ДЗН
Разные авторы [1,2,4,6,7,11] по–разному называют части безмякотного отдела ЗН, но, в сущности, они соответствуют друг другу и отражают особенности ангиоархитектоники зрительного нерва. ДЗН делится на 3 части, и сюда же можно отнести и 4–ую часть зрительного нерва, находящуюся непосредственно за решетчатой пластинкой.
1. Поверхностная пластинка ДЗН (его ретинальная часть), представляющая из себя слой поверхностных нервных волокон в виде кольца. Височная половина ниже носовой, поскольку в ней тоньше слой нервных волокон. Височные волокна образуют в середине ДЗН углубление либо в виде воронки (именуется сосудистой), либо в форме котла (физиологическая экскавация). Здесь проходят сосуды сетчатки, которые покрыты тонким чехлом из глии, образующие на дне физиологической экскавации соединительнотканный тяж. От стекловидного тела поверхностная часть ДЗН отделена несплошной глиальной мембраной [7,11].
2. Хориоидальная или преламинарная часть ДЗН. Она находится на уровне собственно сосудистой оболочки и состоит из упомянутых выше пучков нервных волокон, покрытых астроглиальной тканью с поперечными ответвлениями. Они образуют решетчатую структуру. Базальная пластинка хориоидеи имеет в этом месте округлой формы отверстие, которое каналом соединено с решетчатой пластинкой склеры. Длина этого хориосклерального канала 0,5 мм, диаметр внутреннего отверстия около 1,5 мм, наружного – несколько больше. Этот слой ДЗН снабжен густой сетью капилляров. А.П. Нестеров приводит несколько типов хориосклерального канала ДЗН: расширяющийся или суживающийся кзади; расширяющийся или суживающийся в средней части; цилиндрический и косой. Эти особенности могут объяснить некоторые вопросы патогенеза развития сосудистых нарушений в ДЗН [6,7].
3. Склеральная или ламинарная часть ДЗН. Она представлена волокнами, заключенными в канальцы решетчатой пластинки. Решетчатая пластинка делится на переднюю (хориоидальную) и заднюю (склеральную) части. В решетчатой пластинке имеется сеть соединительнотканных (коллагеновых) перекладин – трабекул, образующих при пересечении септы полигональной формы, через которые проходят пучки нервных волокон. Общее число пучков достигает 400. Средняя толщина трабекул в склеральной части решетчатой пластинки около 17 мкм. В каждой трабекуле заключен капилляр диаметром 5–10 мкм. Источником происхождения этих капилляров в хориоидальной части трабекул являются терминальные артериолы, отходящие от перипапиллярной хориоидеи или от круга Цинна–Галлера. Трабекулы задней части решетчатой пластинки содержат капилляры, происходящие из круга Цинна–Галлера. Центральная артерия сетчатки в кровоснабжении решетчатой пластинки не участвует [4,11,12].
4. Постламинарная часть ЗН (ретроламинарная) представляет собой часть ЗН примыкающую к решетчатой пластинке. Она в 2 раза толще ДЗН и диаметр ее составляет 3–4 мм [1,12].
Кровоснабжение ДЗН
Кровоснабжение ДЗН описано в работах многих авторов [1,2,4,6,7,9,11,12] и обобщенно может быть представлено следующим образом. Поверхностный слой нервных волокон ДЗН получает питание частично из центральной артерии сетчатки (ЦАС) или, точнее, из ветвей артериол сетчатки, проходящих в перипапиллярной области. Темпоральный сектор этого слоя снабжается веточками из хориоидальных сосудов.
Преламинарная часть снабжается кровью из капилляров перипапиллярных хориоидальных сосудов. Хотя эти сосуды не относятся к сосудам концевого типа, анастомозы между ними недостаточные и кровоснабжение носит сегментарный характер. Капилляры проходят в указанных выше глиальных перегородках, содержащих астроциты и окружающих пучки нервных волокон. Наиболее значительно кровоснабжается зона папилломакулярного пучка. Считается, что здесь принимают участие также веточки задних циллиарных артерий, идущих от решетчатой пластинки [4,11,12].
Ламинарная часть ДЗН получает питание из терминальных артериол перипапиллярной хориоидеи или от круга Цинна–Галлера. Необходимо отметить отсутствие достаточной информации в литературе об анатомо–функциональных особенностях этой сосудистой сети. При невыраженности или отсутствии данного круга питание задней части решетчатой пластинки происходит из системы задних коротких цилиарных артерий (ЗКЦА).
Ретроламинарная часть ДЗН получает кровь в основном из ветвей сосудистого сплетения мягкой мозговой оболочки. Это сплетение образовано возвратными артериальными ветвями перипапиллярной хориоидеи, артериолами круга Цинна–Галлера и ветвями ЗКЦА. Необходимо отметить, что возвратные ветви начинаются внутри глазного яблока и, следовательно, подвержены действию внутриглазного давления.
Таким образом, основным источником кровоснабжения переднего отдела зрительного нерва является система задних коротких циллиарных артерий. ЗКЦА при различных вариантах ветвления в количестве от 3 до 8 подходят к глазному яблоку вокруг ДЗН (иногда почти вплотную). Некоторые авторы [11], основываясь на результатах многолетних исследований, утверждают, что задние циллиарные артерии могут отходить от глазничной артерии в количестве от 1 до 5, а затем, ветвясь, давать до 20 веточек задних коротких циллиарных артерий. Эти артерии можно разделить на 2 группы: параоптическую и дистальную. Первая входит у ДЗН, вторая – между задними длинными циллиарными и параоптическими артериями. Имеются сведения о наличии анастомозов между циллиарными артериями и ЦАС. Если в дальнейшем подтвердится наличие этих анастомозов, то это существенно повлияет на картину патогенеза ишемических нейропатий. При этом можно будет исследовать существование порочного круга или «системы обкрадывания», возникающей при острой гипотензии. Совместное отхождение циллиарных артерий и ЦАС обеспечивает равные условия гемодинамики в исходном пункте. В циллиарных артериях скорость кровотока и диастолическая его часть выше, чем в ретинальных артериях, что говорит о более низком сопротивлении сосудистого ложа, чем ретинального. В зависимости от входа этих артерий разделяют верхнюю, среднюю и нижнюю группы параоптических ЗКЦА. Однако необходимо оценивать кровообращение в головке зрительного нерва с учетом высокой индивидуальной вариабельности, так как имеется значительная вариабельность в ветвлении ЗКЦА как по их количеству, так и по топографии вхождения в задний полюс глаза [8,9,11]. Но это не дает объяснения феномену двустороннего поражения при передних ишемических нейропатиях.
Весь отток крови из переднего отдела зрительного нерва осуществляется главным образом через центральную вену сетчатки. Из преламинарной части отток частично происходит в перипапиллярные хориоидальные вены, несущие кровь в вортикозные вены. Этот путь венозного оттока может иметь некоторое значение в случаях окклюзии центральной вены сетчатки позади решетчатой пластинки [4]. Еще одним путем оттока, но не крови, а ликвора является глазнично–лицевой ликворолимфатический путь из межвлагалищного пространства зрительного нерва в подчелюстные лимфатические узлы [2].
Применение ФАГД позволило выделить два сосудистых сплетения в диске зрительного нерва – поверхностное и глубокое. Поверхностное – образовано ретинальными сосудами, отходящими от ЦАС. Глубокое – снабжает кровью ДЗН и образовано капиллярами, происходящими из хориоидальных сосудов системы ЗКЦА [4]. Капиллярная сеть на периферии ДЗН более скудная. В сосудах зрительного нерва отмечается ауторегуляция кровотока [1]. По данным некоторых авторов [4], поверхностное сплетение ДЗН не участвует в его кровоснабжении. Однако известно множество случаев одновременного побледнения ДЗН при окклюзии центральной артерии сетчатки и, наоборот, при тотальной передней ишемической нейропатии – появления симптома «вишневой косточки» в макулярной области.
В ретробульбарной части зрительного нерва выявляются все звенья микроциркуляторного русла: артериолы, прекапилляры, капилляры, посткапилляры и венулы. Обращает на себя внимание извитость артериол, преобладание венозного компонента и наличие множества венуло–венулярных анастомозов. Встречаются также артерио–венулярные шунты. Капилляры образуют преимущественно сетевые конструкции [1].
Ультраструктура стенок капилляров ДЗН оказалась сходной с капиллярами сетчатки и центральной нервной системы [1,4,6]. В отличие от хориокапилляров они непроницаемы и имеют одиночный слой эндотелиальных клеток без фенестров [4]. Между слоями основной мембраны в прекапиллярных, капиллярных и посткапиллярных сосудах распределены интрамуральные перициты. Эти клетки имеют темное ядро и цитоплазматические отростки. Возможно, они происходят из зародышевой сосудистой мезенхимы и являются продолжением мышечных клеток артериол. Существует мнение, что они ингибируют неоваскулогенез и имеют свойства гладкомышечных клеток, способных к сокращению [5]. По–видимому, при нарушении иннервации сосудов происходит их распад, что вызывает дегенеративные процессы в стенке сосудов, их запустевание и облитерацию. Однако вопросы о роли перицитов и строения стенки сосудов ДЗН требуют дальнейшего разрешения.
Заключение
Нам кажется, что для изучения патогенеза любого процесса в ДЗН необходимо учитывать следующие его анатомические особенности:
1. Особое строение решетчатой пластинки.
2. Индивидуальные особенности прохождения ЦАС через ДЗН и наличие анастомозов ее.
3. Распределение задних коротких циллиарных артерий, их количество и анастомозы по отношению к межневральным септам.
4. Особенности строения круга Галлера–Цинна
5. Изменения стенок сосудов, наличие восходящего облитерирующего процесса или изменение качественного состава крови и др.
Таким образом, анатомическое строение диска зрительного нерва, его кровоснабжение имеют очень сложную структуру и индивидуальную вариабельность. Несмотря на большое количество трудов в этой области, до сих пор остаются нерешенными некоторые вопросы морфологии, физиологии и гистологии зрительного нерва с точки зрения развития в нем сосудистых нарушений.
Литература
1. Антонова А.И. Острые сосудистые оптические нейропатии, обусловленные атеросклерозом (Особенности патогенеза, клинического течения и лечения) // Автореф. Дис… .докт. мед. наук. – Донецк., 1987. – 407 с. С. 18–20.
2. Каган И.И., Канюков В.Н. Клиническая анатомия органа зрения. – С.–П. Эскулап, 1999. – 190 с. С.105–108
3. Кацнельсон Л.А., Лысенко B.C., Балишанская Т.И. Клинический атлас патологии глазного дна. М.: Гэотар медицина. – 1998. – 152 с. С.22–23.
4. Кацнельсон Л.А., Форофонова Т.И., Бунин А.Я. Сосудистые заболевания глаз. – М.: Медицина, 1990.– 270 с, С. 13–15.
5. Кацнельсон Л.А, Танковский В.Э. Тромбозы вен сетчатки (клинико–организационное исследование). М. – 2000. – С. 16.
6. Нестеров А.П. Первичная глаукома. – М.: Медицина, 1982. –288с.
7. Сомов Е.Е. Клиническая анатомия органа зрения человека. С.–П.: 1997.–С. 61–66.
8. Харлап С.И. Анатомо–диагностические параллели состояния сосудов глаза и орбитального пространства по результатам цветового допплеровского картирования.// Вестн. Офтальмологии. – 2000. – є1. – С.45 – 48.
9. Харлап С.И., Лихникевич Е.Н., Першин К.Б., Пашинова Н.Ф., Ширшиков Ю.К. Топография и ангиоархитектоника зрительного нерва по данным ультразвуковых методов исследования и трехмерного оптического анализа.// Вестн. Офтальмологии. – 2001.–є1.–С.15–19.
10. Шамшинова А.М., Волков В.В. Функциональные методы исследования в офтальмологии. – М.: Медицина, 1999. – С.12.
11. Hayreh S. Structure and blood supply of the optic nerve // Glaucome: conception disease / Ed. K. Heilman, U. Richardson. – Philadelphia, 1978, p. 78–96.
12. lsayama Y., Hiramatsu K., Asakwa S. Et al/ Posterior ischemic optic neuropathy. 1. Blood supply of the optic nerve // Ophthalmologica (Basel). – 1983. – Vol. 186. – P. 194–203.
Наша способность видеть — это большая работа всего зрительного аппарата. Схему функций, задач и всей работы нервных клеток глаза и головного мозга в целом называют зрительным путем.
Зрительный путь — что это?
Зрительный путь — это путь, который проделывают нервные импульсы от фоторецепторов сетчатки (внутренней оболочки глазного яблока) до нервных центров головного мозга.
Основной рецептор глаза — сетчатка, в которой есть палочки и колбочки. Они преобразовывают пучок света в электрические импульсы и передают их нервным клеткам. Нервные импульсы в свою очередь отправляют информацию в центральный отдел в коре головного мозга, где происходит распознавание полученных характеристик и формируется реальное изображение окружающего мира.
То есть зрительный путь — это система работы нервных клеток, которая позволяет человеку видеть.
Строение зрительного пути
Начинается зрительный путь с сетчатки глаза. Именно здесь фоторецепторы — палочки и колбочки — переводят световые сигналы в нервные импульсы. Затем эти нервные импульсы передаются к биполярным клеткам (соединяют одну колбочку или несколько палочек с одной ганглионарной клеткой (нервная клетка (нейрон) сетчатки глаза, способная генерировать нервные импульсы в отличие от других типов нейронов сетчатки)) и нейронам сетчатки.
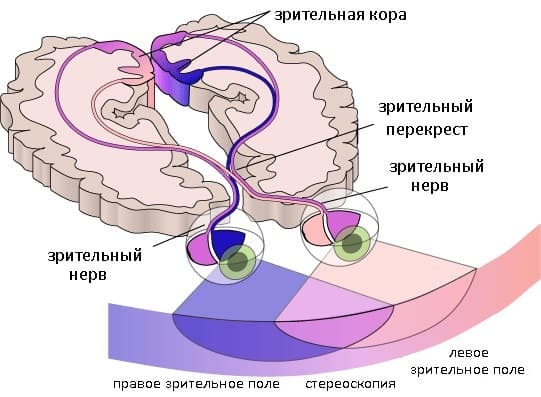
У нейронов есть длинные отростки — аксоны. Они отвечают за сбор информации со всей поверхности сетчатки. Миллионы аксонов, соединенные вместе, образуют зрительный нерв.
Группы аксонов располагаются в строго определенном порядке. Главный среди этих групп — папилло-макулярный пучок, который передает сигналы от так называемой макулярной зоны сетчатой оболочки глаза.
Далее зрительный нерв входит в череп через зрительный канал. Волокна двух зрительных нервов частично перекрещиваются. Этот перекрест — хаизма — особо важная часть нашего зрения. Так, с этой частью глазного пути связано то, что при поражениях турецкого седла (патологий нервной или эндокринной системы), а также при повреждениях внутренних сонных артерий у человека происходит выпадение частей поля зрения (внутренних и наружных).
Далее пучок нервных волокон (зрительный тракт) обходит ножки мозга — его особые парные структуры — и попадают в заднюю часть зрительного бугра. Ощущение света, которое испытывают в этот момент наш мозг, вызывает рефлекторные реакции, проявляющиеся, например, поворотом головы в сторону резкой вспышки.
В этом же отделе специальные группы клеток формируют зрительную лучистость, которая передает информацию клеткам коры головного мозга, где происходит расшифровка нервных импульсов и создается изображение окружающего мира.
Строение зрительного пути — сложно и многофункционально. Это целый механизм, который работает ежесекундно и буквально мгновенно выполняет все свои задачи, благодаря чему мы и видим предметы вокруг нас.
Симптоматика заболеваний зрительного пути
Под влиянием негативных внутренних или внешних факторов в зрительном пути могут развиваться различные патологии и заболевания. При появлении каких-либо нарушений возникают безболезненные симптомы:
Слепота одного глаза и полное сохранение зрения другого — часто так происходит при нарушениях зрительного нерва с соответствующей стороны
Выпадение определенных частей полей зрения — признак повреждений зрительной лучистости или хиазмы.
Диагностика заболеваний и лечение зрительного пути
Для выявления причин нарушений зрительного пути и постановки правильного диагноза мы используем современные диагностические методики:
Визометрия — проверка зрения с помощью специальных таблиц или автоматических проекторов
Периметрия — обследование, которое определяет поле зрение Пациента и оценивает его остроту.
Как правило, поражение зрительного пути происходит при глаукоме и атрофии зрительного нерва. Но нередко причины патологий заключаются в глубинных нарушениях организма — опухолях головного мозга, травмах головы или энцефалопатии (разрушениях нервных клеток при нарушении кровоснабжения мозга).
Врачи Глазной клиники доктора Беликовой проводят внимательный осмотр каждого Пациента и выявляют не только сами заболевания органов зрения, но и делают все возможное для определения причин, вызвавших ту или иную патологию. Лечение нарушений зрительного пути в каждом конкретном случае подбирается индивидуально и зависит от ряда особенностей организма Пациента.
Как и каждый из органов чувств, глаза имеют основной рецептор – сетчатку глаза, которая состоит из фоторецепторов: палочек и колбочек, способных трансформировать пучок света в электрические импульсы. Затем данные импульсы передаются ряду промежуточных нервных клеток и достигают первичного зрительного центра, посредством которого обеспечиваются рефлекторные реакции в ответ на световое раздражение. Конечная цель нервных импульсов — центральный отел в коре головного мозга, занимающийся окончательным распознаванием их характеристик, что обеспечивается сложной работой нервной системы. Итогом столь длинного пути является реальное изображение окружающего мира.
Другими словами, зрительный путь является путем нервных импульсов от фоторецепторов: палочек и колбочек сетчатой оболочки до нервных центров, локализованных в коре человеческого мозга.
Строение зрительного пути
Начало зрительного пути относится к сетчатке глаза. Нервными клетками, здесь выступают фоторецепторы — палочки и колбочки, способные посредством сложных химических реакций переводить световые сигналы в формат нервных импульсов. Эти импульсы далее поступают к биполярным и ганглиозным клеткам сетчатки — второму и третьему звеньям зрительного пути.
Ганглиозные клетки имеют длинные отростки — аксоны, занимающиеся сбором информации со всей поверхности сетчатой оболочки. Далее, миллион имеющихся аксонов объединяется вместе, формируя зрительный нерв.
Группы аксонов зрительного нерва, располагаются строго упорядочено. Особая роль здесь принадлежит, так называемому папилло-макулярному пучку, который несет сигналы от макулярной зоны сетчатки. Изначально данный пучок пролегает в снаружи зрительного нерва, постепенно смещаясь к его центральной части.
В череп зрительный нерв входит через зрительный канал, пролегая над турецким седлом, здесь возникает перекрещивание нервных волокон двух зрительных нервов, с образованием, так называемой хиазмы. Хиазма характеризуется частичным перекрестом нервных волокон, которые идут от внутренних половин сетчатой оболочки, включая часть папилло-макулярного пучка. При выходе их на противоположную половину, происходит слияние с волокнами, несущими информацию наружных половин сетчатой оболочки другого глаза, с образованием зрительных трактов. Снаружи хиазма ограничивается внутренними сонными артериями. Особенность местоположения хиазмы и перекрестья нервных волокон является причиной характерных выпадений половин поля зрения (наружных и внутренних), при поражениях турецкого седла либо внутренних сонных артерий, которые принято называть битемпоральными или биназальными гемианопсиями.
При следовании далее, зрительные тракты обходят ножки мозга и заканчиваются в задней части зрительного бугра — наружном коленчатом теле и переднем четверохолмии. Задачи первичного зрительного центра, в наружном коленчатом теле, при этом, выполняют нервные клетки. Возникающее здесь первичное, не осознанное еще ощущение света, необходимо для рефлекторных реакций, к примеру, поворотов головы в сторону внезапной вспышки света.
Специфические группы клеток наружного коленчатого тела формируют зрительную лучистость, далее несущую информацию клеткам коры головного мозга. Зона коры головного мозга, отвечающая за зрение, локализуется в птичьей (шпорной) борозде затылочной доли. Именно здесь локализован зрительный центр, занимающийся окончательной расшифровкой нервных импульсов, зарождающихся в сетчатке.
Симптоматика заболеваний зрительного пути
- Сохранение зрения одного из глаз при слепоте другого – наблюдается при обширном поражении зрительного нерва с соответствующей стороны.
- Биназальная гемианопсия – повреждения в наружных областях хиазмы.
- Битемпоральная гемианопсия – повреждения центральной части хиазмы.
- Гемианопсия право- или левосторонняя – повреждение зрительных трактов либо зрительной лучистости, соответственно слева или справа.
- Выпадения определенных квадрантов полей зрения – повреждение на определенной стороне половины зрительной лучистости.
Могут существовать и еще более сложные вариации выпадения полей зрения, с учетом строгой упорядоченности хода нервных волокон по зрительному пути.
Особенность повреждения зрительного пути – это абсолютная безболезненность, вследствие отсутствия нервных окончаний.
Методы диагностики
- Визометрия.
- Электроретинография.
- Периметрия.
- Лабильность зрительного нерва.
- Вызванные зрительные потенциалы головного мозга.
- КТ — компьютерная томография, МРТ — магнитно-резонансная томография.
Болезни с поражением зрительного пути
- Атрофия зрительного нерва.
- Травма головы.
- Демиелинизирующие заболевания ЦНС (рассеянный склероз).
- Опухоли головного мозга.
- Энцефалопатия.
- Поражение зрительного нерва при других патологиях (глаукома, ОНМК, гипертоническая болезнь).